Für Ärzte
Sie sind wahrscheinlich auf dieser Website, weil ein Patient sie Ihnen gezeigt hat. Hier ist, was Sie wissen müssen:
Symptome
Zu den Symptomen von Short-QT-Syndrom können gehören:
- Bradykardie
- Herzklopfen, Extrasystolen
- Vorhofflimmern
- Schwindel, Ohnmacht, Synkope
- ventrikuläre Tachykardie
- Herzstillstand, plötzlicher Herztod, Herzkammerflimmern
Diese Symptome können schon in sehr jungen Jahren auftreten.
Diagnose
Auf einem EKG kann das Short-QT-Syndrom wie folgt aussehen:
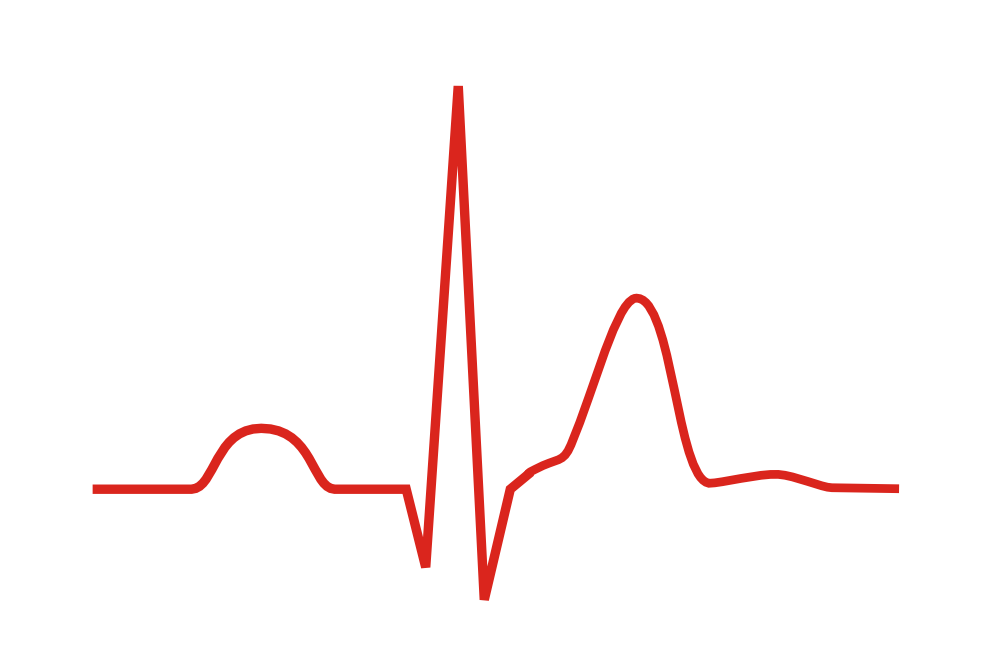
Das QT-Intervall ist verkürzt. Es können auch T-Wellen auftreten, die so hoch sind wie die R-Welle:

Die genauen Grenzwerte für ein kurzes QT-Intervall sind Gegenstand von Diskussionen.
Gemäß den ESC-Leitlinien 2022 wird Short-QT-Syndrom diagnostiziert, wenn ein QTc-Wert von 360 msec oder weniger vorliegt und eine oder mehrere der folgenden Bedingungen erfüllt sind:
- eine pathogene Mutation
- eine SQTS-Familiengeschichte
- Überleben einer VT/VF-Episode bei Fehlen einer Herzerkrankung
Ein SQTS sollte immer dann in Betracht gezogen werden, wenn der QTc-Wert gleich oder niedriger als 320 msec ist (2015: 340 msec).
Ein SQTS sollte in Betracht gezogen werden, wenn der QTc-Wert zwischen 320 ms und 360 ms liegt und eine arrhythmische Synkope auftritt.
Ein SQTS kann in Betracht gezogen werden, wenn der QTc-Wert zwischen 320 ms und 360 ms liegt und in der Familienanamnese ein plötzlicher Tod im Alter von weniger als 40 Jahren auftritt.
In der Regel liegen keine strukturellen Herzfehler vor, das Ultraschallbild ist unauffällig.
Statistische Analyse anhand groß angelegter Studien
In einigen wenigen Studien wurde versucht, die Verteilung der QTc-Werte in der Allgemeinbevölkerung zu ermitteln. Eine dieser Studien wird hier vorgestellt: Vandenberk et al., 2016. Bitte beachten Sie, dass es andere Ergebnisse von anderen Forschern gibt.
Nach dieser Studie sieht die Verteilung der QTc-Werte in der Allgemeinbevölkerung wie folgt aus (Fridericia's Korrekturformel):

Auf dieser Grafik (sie zeigt die Werte von Frauen und Männern zusammen) können Sie viel erkennen. Der Median liegt bei 414 msec (schwarze Linie). Zwei Standardabweichungen weiter links finden wir 364 msec (ebenfalls schwarze Linie). Dies scheint den Empfehlungen der ESC zu entsprechen, die einen Wert unter 360 msec fordern. Nur etwa 1,5 % der Bevölkerung haben QTc-Intervalle, die gleich oder kleiner als 360 ms sind. Praktisch niemand (etwa 0,008 %) hat ein QTc-Intervall von 320 msec oder weniger. Sie sehen nun, warum der Grenzwert von 320 ms sehr streng ist. Der ältere Grenzwert aus dem Jahr 2015 (340 msec) war mit 0,15 % der Bevölkerung etwas großzügiger.
Andererseits ergibt der Grenzwert von 320 msec etwas mehr als 600.000 Menschen weltweit (wenn die Vandenberk-Studie korrekt ist). Die Definition einer seltenen Krankheit wird oft mit 1 von 10.000 Menschen angegeben, was etwa 780.000 Menschen auf der Erde entspräche. Diese beiden Werte stimmen ziemlich gut überein.
Wie viele Patienten gibt es?
Statistisch gesehen müsste es angesichts der beträchtlichen Weltbevölkerung (wie im obigen Absatz dargestellt) noch viele Patienten mit einem kurzen QT-Intervall geben. Berichtet wird von weniger als 300. Es ist noch unklar, warum das so ist.
Vergleich zum Long-QT-Syndrom
Werfen wir einen kurzen Blick auf das Long-QT-Syndrom. Sein absoluter Cutoff-Wert von 480 msec liegt 20 msec über dem relativen Cutoff-Wert von 460 msec (was wiederum der zweiten Standardabweichung von 464 msec entspricht). Beim kurzen QT-Syndrom wurde ein Abstand von 40 msec gewählt.
Gollob Score
Im Jahr 2011 schlugen Gollob et al. ein Scoring-System vor, das dem weit verbreiteten Long-QT-Score (ursprünglich von Schwartz et al.) ähnelt. Es ist unklar, ob dieser Score für die Diagnose nützlich ist, und er wurde nicht in die Konsensleitlinien aufgenommen. Aus diesem Grund wird von der Verwendung dieses Scores abgeraten. Halten Sie sich an die Konsensleitlinien.
Suche nach der richtigen Korrekturformel für QTc
Die Verwendung einer Korrekturformel bei der Diagnose von SQTS ist umstritten. Die Beziehung zwischen der Länge des QT-Intervalls und der Herzfrequenz ist bei SQTS-Patienten manchmal verändert. Daher wird empfohlen, ein EKG nahe bei 60 bpm abzuleiten, um den Einfluss der Korrekturformel gering zu halten. Einige Ärzte schlagen vor, überhaupt keine Korrekturformel zu verwenden, aber dies wurde in den internationalen Konsensleitlinien nicht übernommen.
Bitte beachten Sie, dass die Bazett-Formel manchmal über- oder unterkorrigiert. Verwenden Sie eine andere Formel. Sie können unseren QTc-Rechner zur Berechnung verwenden.
Genetik und zelluläre Mechanismen
Mehrere Genmutationen wurden mit kurzen QT-Intervallen in Verbindung gebracht. Es wurde versucht, sie mit einzelnen Phänotypen in Verbindung zu bringen, aber es ist unklar, ob diese Verbindungen korrekt sind (und aus diesem Grund werden sie hier nicht vorgestellt).
Die folgenden Gene wurden bisher in Betracht gezogen: KCNH2, KCNQ1, KCNJ2, CACNA1C, CACNA2D1 und SLC4A3. Einige Forscher weisen ihnen Nummern von 1 bis 6 zu. Einige neuere Forschungen haben nur eine Untergruppe von ihnen bestätigt. In einigen Fällen einer CACNA1C-Mutation geht das kurze QT-Intervall mit einem Brugada-Phänotyp einher, aber es ist unklar, ob dies für alle Fälle zutrifft.
Risikostratifizierung
Die Risikostratifizierung bei Short-QT-Syndrom ist außerordentlich schwierig, weil es so wenige Fälle gibt.
Es gibt eine Studie von Mazzanti et al. (2014), die das Risiko eines plötzlichen Herztods im Alter von 40 Jahren auf über 40 % beziffert, aber diese Studie ist stark umstritten (Selektionsbias).
Behandlung
Die ICD-Implantation wird in den Konsensleitlinien für Patienten empfohlen, die einen abgebrochenen Herzstillstand überlebt haben und/oder bei denen eine spontane anhaltende ventrikuläre Tachykardie dokumentiert wurde. Aufgrund hoher T-Wellen ist häufig eine spezielle Programmierung des ICD erforderlich ("T Wave Oversensing").
Bei anderen Patienten kann Chinidin eingesetzt werden. Es ist das einzige Medikament, das sich bisher als wirksam erwiesen hat. Leider ist es, obwohl es eine alte Substanz ist, heute nur noch in wenigen Ländern erhältlich und muss häufig importiert werden.
Wir können den englischen Wikipedia-Artikel über SQTS empfehlen.
Folgen Sie uns auch auf Twitter! http://twitter.com/shortqtsyndrome
